La Médecine du Futur: l'Exemple du Diabète par Patrick Salmon
Club de Plongée de plan-les-Ouates
Lundi 12 mars 2012 - Restaurant Scolaire de la Salle Communale
Conférencier: Patrick Salmon
Auteur du Résumé: Patrick Salmon
Organisatrice: Chantal Wiaux-Zamar
"LA MEDECINE DU FUTUR: l'EXEMPLE DU DIABETE"
Introduction
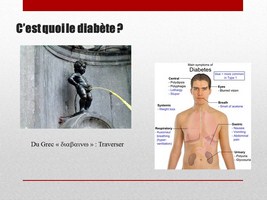
Le diabète est une maladie identifiée depuis l’antiquité. Les médecins étaient frappés pas ces malades qui buvaient beaucoup, mangeaient beaucoup, mais finissaient par mourir de faim. Ils urinaient beaucoup, comme si la nourriture les traversait sans qu'ils puissent la retenir.
Ce diabète historique est celui qu’on appelle de nos jours le Diabète de type 1.
Type de Diabète
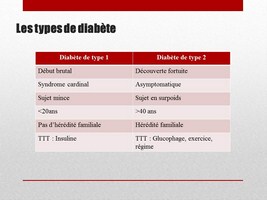
Le Diabète de Type l résulte d’un manque d’insuline suite à la destruction de certaines cellules du pancréas qui fabrique cette hormone.
Début brutal, syndrome cardinal (polyuropolydipsie, polyphagie, amaigrissement et asthénie) chez un sujet jeune (<20 ans), mince, avec cétonurie associée à la glycosurie. On ne retrouve d’antécédent familial que dans 1 cas sur 10.
Récemment, on a identifié un autre type de diabète, le Diabète de type 2, qui a un caractère épidémique car il est lié à notre nouveau mode de vie pléthorique et sédentaire. La cause du Diabète de type 2 est principalement un épuisement de notre système de stockage du glucose.
Découverte fortuite d’une hyperglycémie chez un sujet de plus de 40 ans avec un surpoids ou ayant été obèse, avec surcharge pondérale de prédominance abdominale (rapport taille / hanche supérieur à 0,8 chez la femme, supérieur à 0,95 chez l’homme). Le plus souvent, on retrouve une hérédité familiale de diabète non insulino-dépendant.
Le Diabète de type 2 est souvent associé à une hypertension artérielle essentielle et/ou à une hypertriglycéridémie.
Le diagnostic se fait le plus souvent lors d’un examen systématique.
En effet, le diabète de type 2 est asymptomatique. Le retard au diagnostic est d’environ 5 ans. Ainsi, dans 20 % des cas, il existe une complication du diabète au moment du diagnostic.
Le Diabète de type 1, étant dû à la destruction auto-immune des cellules insulino-sécrétrices (cellules bêta des îlots de L), apparaît lorsqu’il ne reste plus que 10 à 20 % de cellules B fonctionnelles (long processus: 5-10 ans voir plus, avant l’apparition du diabète).
Facteurs déclenchants susceptibilité génétique (chromosome 6 système HLA de classe II) et rôle viral (?)
Le Diabète de type 2: (insulino-dépendant) résulte de la conjonction de plusieurs facteurs dont la consommation excessive de graisses saturées et de sucres rapides, et la sédentarité. Précédé par 10-20 ans d’hypersécrétion insulinique. L’anomalie métabolique fondamentale qui précède ce diabète est l’insulinorésistance.
Les facteurs déclenchants sont:l' obésité (IMC > 27 kg/m2), la répartition abdominale sous-cutanée et viscérale des graisses, la sédentarité, l'âge, HTA?'…
8h) supérieure à 1,26 g/l (7 mmol/l) à deux reprises ou Glycémie supérieure à 2 g/l (11,1 mmol/l) à n’importe quel moment de la journée
Histoire du Diabète
Après Paracelse (1493-1541), médecin suisse, qui isole, des urines des diabétiques, un résidu à la forme de sel, Thomas Willis, médecin anglais (1621-1675) indique que les urines ont un goût sucré (honeyed diabetes).
En 1869 Langerhans décrit l’anatomie du pancréas, formé d’acini qui sécrètent le suc pancréatique et d’îlots de fonction inconnue.
En 1909 De Meyer nomme insuline la substance produite par les îlots (en latin insula, ae = île)
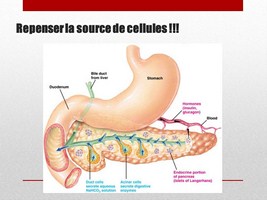
Le Pancréas
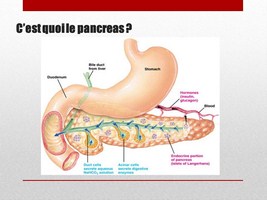
Une partie est constituée par un réseau de canaux avec qui relient des acinis à l’intestin. Ces acinis fabriquent des enzymes qui sont capables de tout digérer. C’est le pancréas exocrine.
Une autre partie est constituée de structures disséminées, sous forme d’ilots, (îlots de Langerhans ou îlots pancréatiques) qui eux sont reliés à la circulation sanguine et n’ont pas de communication vers l’extérieur. C’est le pancréas endocrine.
Parmi les cellules qui constituent les îlots de L, il y a les cellules beta, qui fabriquent et libèrent dans le sang une hormone, l’insuline, en fonction de la concentration de glucose dans le sang.
L'Insuline
L’insuline est une hormone dite “polypeptidique”, cad qu’elle est constituée d’un petit nombre d’acides aminés (les constituants des protéines).
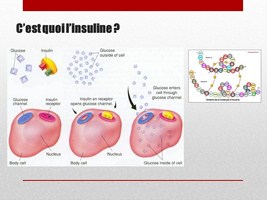
Son rôle est de contrôler l’entrée du glucose dans les cellules.
En se fixant sur son récepteur, qui est présent à la surface de chaque cellule de notre corps, elle déclenche un processus qui permet l’ouverture de canaux qui permettent l’entrée du glucose dans la cellule. Sans insuline, les cellules de notre corps meurent de faim, alors que la nourriture est juste de l’autre côté de la porte.
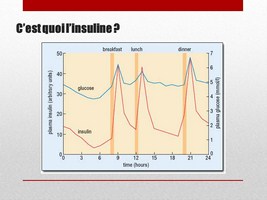
Ce diagramme représente, au cours de la journée, l’évolution des concentrations de glucose et d’insuline dans notre sang.
On voit que l’insuline est toujours présente, à un niveau bas, en dehors des repas. C’est ce niveau de base qui assure le minimum permettant aux cellules de notre corps de faire rentrer le glucose.
Mais quand on mange, et que notre taux de glucose dans le sang augmente, alors on voit que le taux d’insuline augmente aussi en parallèle. C’est le résultat de la perception par les cellules beta des îlots de Langerhans du pancréas, du taux de glucose dans le sang.
Cette réponse est très fine et très rapide et sert à délivrer à notre corps un message pour qu’il mette en route des processus de stockage de toute cette énergie qui arrive en masse.
On voit sur le schéma suivant,
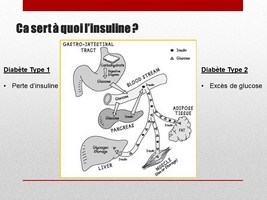
Le diabète, qui est maintenant défini comme un excès de glucose dans le sang, est le résultat de 2 mécanismes radicalement différents.
Dans le diabète type 1, historique et réparti plus ou moins uniformément sur la planète, c’est la perte d’insuline qui est la cause, suite à la destruction des cellules beta par le système immunitaire.
Dans le diabète type 2, récent et épidémique dans les pays développés, c’est l’épuisememt sur le long terme du système de stockage, qui finit par ne plus répondre à l’insuline, et résulte dans un taux de glucose qui reste en permanence élevé. On peut même observer, au dela de ce stade, un épuisement du pancréas lui-même, qui finit par perdre sa capacité à fabriquer de l’insuline.
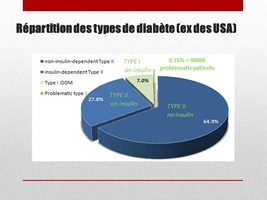
Répartition des Types de Diabètes aux USA
Si on prend les statistiques des USA par exemple, on voit que le diabète type 1 représente maintenant moins de 10% des cas de diabètes.
Pourtant, cela représente quand même près de 2 millions de cas.
Et parmi ces 2 millions, il y a environ 90’000 qui sont ce qu’on appellent des patients problématiques, et qui sont en danger de mort quasi-permanent.
Le diabète type 1 est donc un défi thérapeutique, car contrairement au diabète type 2, il ne peut être traité que par injection d’insuline.
Et c’est du traitement du diabète type 1 que je vais vous parler maintenant.
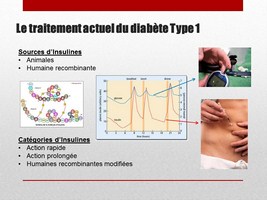
Traitement actuel du Diabète de type I
Les Insulines animales, bovine ou porcine, sont en passe de devenir historiques.
Par génie génétique, on a extrait le gène de l’insuline humaine, on l’a introduit dans des bactéries, et on fait produire par ces bactéries virtuellement toute l’insuline dont on a besoin.
Les avantages principaux sont le coût et la ressemblance parfaite.
Ensuite, on fait appel à des techniques physico-chimiques ou génétiques pour modifier cette insuline, afin de modifier sa vitesse de diffusion et d’élimination dans l’organisme, pour pouvoir espacer les injections.
Mais pour la plupart des patients diabétiques de type 1, le quotidien est la prise de sang (maintenant une seule goutte au bout du doigt suffit) pour connaitre sa glycémie (son taux de glucose dans le sang), en particulier après les repas,
Suivi par une injection d’insuline sous la peau, dont la dose dépendra de la glycémie.
Dans les pays développés, et pour des patients sans complications, on peut utiliser des pompes à insuline.
L’insuline est stockée dans une seringue, elle-même controlée pas une micro-pompe. La micro-pompe est controlée par un micro-ordinateur pour délivrer la dose nécessaire tout au long de la journée.
Il y a aussi un mode manuel pour délivrer des quantités ponctuelles plus importantes, en particulier après un repas.
Ce système nécessite que le patient soit particulièrement bien stabilisé, et ait une très bonne connaissance de son métablolisme, de ses besoins et de la valeur énergétique de ses aliments.
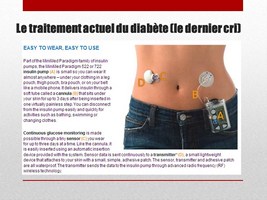
Le dernier cri est actuellement une pompe qui délivre juste la bonne quantité d’insuline, en fonction des informations qu’elle reçoit d’une sonde qui est fixée un peu plus loin et qui mesure le taux de gluose en temps réel.
Ce système se comporte donc comme le pancréas.
Le seul problème est que ce système, étant invasif, ne peut rester plus de 3 jours en place.
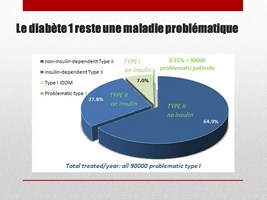
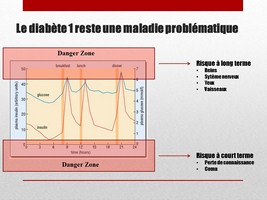
Diabète I: Maladie très Problématique
Si on considère que mesurer sa glycémie tous les jours ou plusieurs fois pas jour, et s’injecter de l’insuline sous la peau tous les jours ou plusieurs fois pas jour, est une routine normale,
Et considérant qu’à part ces détails, ces personnes ont une vie normale et une espérance de vie quasi normale,
Alors on peut considérer environ 2 millions de personnes dans la population américaines comme des patients «sans problème».
Mais comme mentionné il y a quelques diapos, aux USA par exemple, il reste quand même environ 90’000 patients problématiques, car leur taux de glucose est très instable, et compromet leur survie à long terme mais aussi à court terme.
Les 2 problèmes majeurs du diabète sont dues à la mauvaise régulation du glucose dans le sang.
Il y 2 zones de danger: Quand le glucose est trop élevé, il n’y a pas de danger vital immédiat. On urine beaucoup et on a soif. Mais sur le long terme, le glucose est un poison car il modifie les protéines qui sont les briques de toutes nos cellules. Ces protéines ne fonctionnent plus normalement, et les résultats les plus graves sont au niveau des yeux, des reins, du système nerveux, et des vaisseaux sanguins en général. Ces complications sont communes au diabète type 1 et 2.
Plus grave, sont les conséquences d’une glycémie très basse, voire nulle, suite à un surdosage en insuline. La conséquence est immédiate sur le cerveau qui cesse de fonctionner. On imagine les conséquences pour une personne qui conduit (perte de connaissance donc perte de contrôle) ou une personne qui dort dans son lit ou dans le métro (coma sans réveil).
La Médecine de Pointe
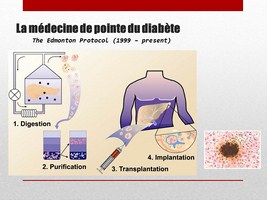
Une solution super high-tech est proposée aux diabétiques type 1 compliqué depuis 1999. C’est le protocole Edmonton, du nom de la ville canadienne où cette technique a été mise au point.
On digère le pancréas qui provient d’un donneur.
On sépare ensuite par différence de densité, les acinis (tissu exocrine qui fabrique les enzymes digestives), des îlots de Langerhand qui contiennent les cellules beta qui fabriquent l’insuline.
Cette technique nécessite un savoir-faire gigantesque, si on ne digère assez, on a pas assez d’îlots, si on digère trop, on peut tout perdre car on libère les enzymes digestives des acinis.
Ensuite, après purification, on transplante dans le patient. On injecte les îlots dans la veine porte, qui est la veine qui passe par le foie pour filtrer les produits de la digestion qui viennent des intestins.
Les îlots vont ensuite se retrouver piégés dans les capillaires et s’implanter dans le foie. Les patients auront ainsi un pancréas dans leur foie, un peu comme les escargots.
Il y a une limitation majeure à cette médecine de pointe.
Du fait de la transplantation, cette technique est réservée aux patients qui ont déjà un traitement immuno-suppresseur, car ils ont déjà été greffés, car ils ont déjà perdu un ou plusieurs organes suite aux complications du diabète. Mais, pour ces patients, c’est une renaissance, car quand tout marche bien, avec «juste» un traitement immuno-suppresseur, ils sont indétectables comme diabétiques. Et pour beaucoup, les injections d’insuline et la peur du coma deviennent de l’histoire.
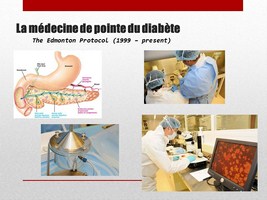
Purification d’îlots humains dans le centre de Transplantation de l’hôpital Universitaire de Chicago (dirigé par le Prof José OBERHOLZER)
Mise en place de la marmite de digestion du pancréas dans une hotte stérile
Gros plan de la marmite de digestion
Vérification de la digestion au microscope
Centrifugation pour séparer les acinis des îlots par différence de densité
Un culot d’îlots de pancréas humain, soit environ 200’000 a 500’000 îlots (à environ 1000 cellules par îlot)
Prêt à transplanter pour changer la vie d’un patient dans quelques jour
Juste pour les patients compliqués, on a besoin de 1000 fois plus de donneurs…..!!!!
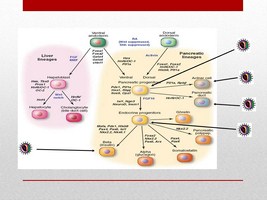
Quand on remet les problèmes sur la table, on réalise que :
- Personne ne sait faire multiplier les cellules beta humaines
- Personne ne sait quelle cellule de l’organisme pourrait se multiplier et se transformer en cellules beta
Est-ce qu’il faut chercher dans le pancréas lui-même, car on sait que dans la nature, cet organe est capable de se régénérer de façon significative
- Si c’est dans le pancréas, est-ce les cellules beta (personne n’y est arrivé jusqu’à présent mais est-ce que cela veut dire que c’est impossible, ou que nous sommes nuls?)
- Si c’est dans le pancréas, est-ce que ce sont d’autres cellules, qui ont d’autres fonctions mais qui peuvent, si besoin, être mobilisées, oublier leur fonction initiale pour participer à l’effort de re-construction?
- Cela a déjà été montré ponctuellement pour les cellules des canaux ainsi que pour les cellules qui fabriquent les enzymes
- Si c’est dans le pancréas, est-ce que ce sont des cellules qu’on appellent “cellules souches” ou “cellules progénitrices”, qui sont enfouies dans l’organe, et qui sont présentes en très petit nombre (et donc difficile à detecter) mais qui ont une capacité naturelle à beaucoup proliférer et se transformer en n’importe laquelle des cellules de l’organe, en fonction de la demande.
On sait que ces cellules existent dans des organes qui ont besoin de se régénérer en permanence comme les muscles, la peau, les intestins, le cerveau, ou la moelle osseuse (pour fabriquer les cellules du sang), mais est-ce exploitable pour le pancréas?
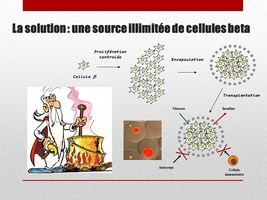
Solution: Source illimitée de cellules beta humaines
Il faut donc trouver une source illimitée de cellules beta humaines.
Idéalement, il faudrait pouvoir faire se multiplier les cellules beta humaines à volonté
Ensuite, quand on a le nombre désiré, on arrête leur prolifération
Puis on les encapsule dans un gel avant de les transplanter
.
Les cellules tranplantées dans ce type de gel (ici représentés: des îlots dans une capsule de gel dérivé d’algues marines) sont ainsi protégées des attaques du système immunitaire de l’hôte.
La porosité du gel est telle que les petites molécules comme le glucose, et les petites protéines comme l’insuline peuvent passer
Mais les grosses protéines comme les anticorps, ou les cellules comme les cellules immunitaires ne peuvent pas passer.
On évite ainsi aussi d’avoir à donner un traitement immuno-suppresseurs au patient.
On peut donc proposer ce traitement à des patients non greffés, c'est-à-dire qui n’ont pas encore eu des graves complications de leur diabète.
En plus, comme le diabète type 1 est une maladie auto-immune, on peut espérer que les nouvelles cellules transplantées ne pourront être détruites comme leurs prédécesseurs.
Le seul problème est que personne, parmi les environs 10’000 chercheurs dans le monde, qui travaillent depuis plus de 30 ans sur la question, n’est jamais arrivé à faire proliférer des cellules béta humaines.
Tout ce qui a été décrit jusqu’à présent s’est révélé soit ridicule, soit frauduleux.
Chicago Diabetes Project
Alors, un jour, en 2004
José OBERHOLZER, jeune chirurgien suisse, qui avait commencé sa carrière à Genève, et à qui on venait d’offrir un poste de chef de la chirurgie de tranplantation a l’hôpital universitaire de Chicago, a été démarché par un millionaire diabétique de Chicago qui lui a demandé:
- Comment feriez-vous pour soigner le diabète si l’argent n’était pas le facteur limitant?
Il a proposé à ce millionaire d’inviter à Chicago un cocktail de chercheurs choisis sur la base de leur expertise et de leur enthousiasme, pour créer un groupe de travail qui devait repenser totalement l’approche pour la thérapie cellulaire du diabète.
Le Chicago Diabetes Project était né en octobre 2004
.
Quand on remet les problèmes sur la table, on réalise que :
- Personne ne sait faire multiplier les cellules beta humaines
- Personne ne sait quelle cellule de l’organisme pourrait se multiplier et se transformer en cellules beta
Est-ce qu’il faut chercher dans le pancréas lui-même, car on sait que dans la nature, cet organe est capable de se régénérer de façon significative .
Si c’est dans le pancréas, est-ce les cellules beta (personne n’y est arrivé jusqu’à présent mais est-ce que cela veut dire que c’est impossible, ou que nous sommes nuls?)
Si c’est dans le pancréas, est-ce que ce sont d’autres cellules, qui ont d’autres fonctions mais qui peuvent, si besoin, être mobilisées, oublier leur fonction initiale pour participer à l’effort de re-construction?
Cela a déjà été montré ponctuellement pour les cellules des canaux ainsi que pour les cellules qui fabriquent les enzymes
Si c’est dans le pancréas, est-ce que ce sont des cellules qu’on appellent “cellules souches” ou “cellules progénitrices”, qui sont enfouies dans l’organe, et qui sont présentes en très petit nombre (et donc difficile à détecter) mais qui ont une capacité naturelle à proliférer beaucoup et se transformer en n’importe laquelle des cellules de l’organe, en fonction de la demande.
On sait que ces cellules existent dans des organes qui ont besoin de se régénérer en permanence comme les muscles, la peau, les intestins, le cerveau, ou la moelle osseuse (pour fabriquer les cellules du sang), mais est-ce exploitable pour le pancréas?
Si on ne trouve aucune cellules dans le pancréas capable de proliférer in vitro, il faudra peut-être essayer avec des cellules souches humaines.
Ces cellules, qui comme leurs homologues de souris, sont dérivées des stades très précoces après la fécondation, sont théoriquement capables de re-créer un être humain entier, donc en particulier un organe comme le pancréas.
Mais ça pose 2 GROS problèmes.
- Les cellules souches humaines sont encore délicates à cultiver.
- Personne ne sait correctement faire des cellules beta avec les cellules souches.
On a encore un GROS problème d’efficacité (rendement minable, il faudrait des fermenteurs de plusieurs litres pour faire l’équivalent d’un pancréas en cellules beta)
et un GROS problème de sécurité (à la fin du processus, on a plus de cellules capables de faire des tumeurs que de cellules capables de faire de l’insuline).
Si on veut re-penser la stratégie encore plus loin, alors peut-être il faudra envisager d’utiliser des cellules qui ne sont:
- ni des cellules souches (donc en amont des cellules beta au cours du développement de l’embryon).
- ni des cellules pancréatiques (donc des voisines des cellules beta dans l’organe final).
- mais des cellules d’un autre organe, qui a des points communs avec les cellules beta, comme l’origine embryonnaire.
Sur ce schéma,
on voit une vue de l’étape du développement de l’embryon qu’on appelle la gastrulation, au cours de laquelle sont formées 3 couches (ces 3 couches se retrouvent chez tous les animaux depuis le poisson jusqu’à l’homme) qui vont former les 3 parties principales de l’animal.
- L’ectoderme
- Le mésoderme
- L’endoderme
Ainsi, c’est peut-être du coté de l’endoderme, et peut-être à partir de cellules intestinales qu’on pourra trouver des cellules capables de beaucoup proliférer et ensuite facilement se convertir en cellules beta.
Mais si on doit re-penser ENCORE plus loin,
- Peut-être devra t’on envisager de rajouter un petit quelque chose sur ces cellules, soit pour les faire proliférer, soit pour les forcer à devenir des cellules beta.
- Et ce petit quelque chose à ajouter serait alors sous forme d’un gène qu’on introduit dans la cellule pour modifier son comportement.
- Un outil naturel très efficace pour injecter son patrimoine génétique dans une cellule pour la forcer à travailler pour lui, c’est le virus.
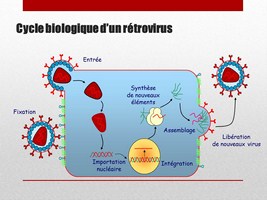
Ici est représenté le virus du SIDA. C’est un rétrovirus, c'est-à-dire qu’il utilise dans son cycle biologique, une étape inversée par rapport à ce que fait normalement la cellule.
Après fixation et entrée dans la cellule, il va transformer son patrimoine génétique (sous forme d’ARN) en ADN pour ensuite l’incorporer de façon stable dans les gènes de la cellule. «Normalement», les cellules font l’inverse, c'est-à-dire qu’elles convertissent l’ADN de leurs gènes en ARN qui est ensuite lu pour fabriquer des protéines qui sont les briques de toutes cellules.
Après intégration, le génome du virus restera indéfiniment dans la cellule jusqu’au bon moment pour le virus. Quand le signal adéquat sera délivré à la cellule pour l’activer, le virus va déclencher la production massive d’une nouvelle génération de virus, qui pourront ensuite infecter d’autres cellules.
Et c’est là que j’interviens.
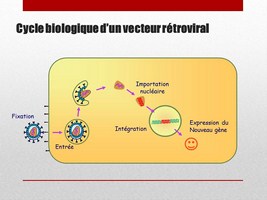
On sait maintenant modifier des virus comme celui du SIDA, pour les rendre complètement inoffensifs. On supprime de leur génome tout ce qui est nécessaire pour leur sortie de la cellule, et on garde tout ce qui les rend si efficaces pour intégrer leur gènes dans ceux de la cellule.
On a donc à notre disposition des outils moléculaires incroyablement efficaces, précis et surs, pour injecter virtuellement n’importe quel gène dans n’importe quelle cellule.
Cet outil s’appelle le LENTIVECTEUR (LENTIVECTOR en anglais) car le virus du SIDA ou HIV, est un rétrovirus de la famille des lentivirus.
Cette technologie encore très jeune s’appelle l’Ingénierie Génétique.
Grace aux lentivecteurs, on peut alors imaginer des approches expérimentales où on peut injecter des gènes dans les cellules beta pour les faire proliférer
Dans les cellules progénitrices pour soit les faire proliférer, soit les forcer à devenir des cellules beta
Dans des cellules exocrines (des canaux ou qui fabriquent les enzymes digestives) pour les faire proliférer, puis les forcer à devenir des cellules beta
A condition de trouver les bons gènes à introduire,
pour induire une prolifération sans les transformer en cellules cancéreuses
Pour les forcer à devenir des cellules beta, sans qu’elles se perdent en chemin et deviennent en majorité autre chose…
En résumé, j’espère vous avoir fait partager notre enthousiasme dans cette aventure, qui est en étroite relation avec l’immensité de la mission.
Certains chercheurs dans ce domaine ont carrément abandonné la quête de ce Graal, et font soit une autre recherche, soit une recherche sur le diabète sans ambition de pouvoir proposer un jour un remède pour cette maladie.
Ce qui nous distingue de ces chercheurs, nous au Chicago Diabetes Project, c’est que nous croyons tous que nous pourrons proposer une remède au diabète avant notre départ à la retraite.
Patrick Salmon, 12 mars 2012
Un grand merci à Patrick pour cette très belle et très instructive conférence. Nous espérons tous qu'un jour ce projet ambitieux se réalisera et permettra de guérir de nombreuses patients atteint par cette maladie..